Mistrzowska medycyna przyszłości
01.06.2021 14:44:09
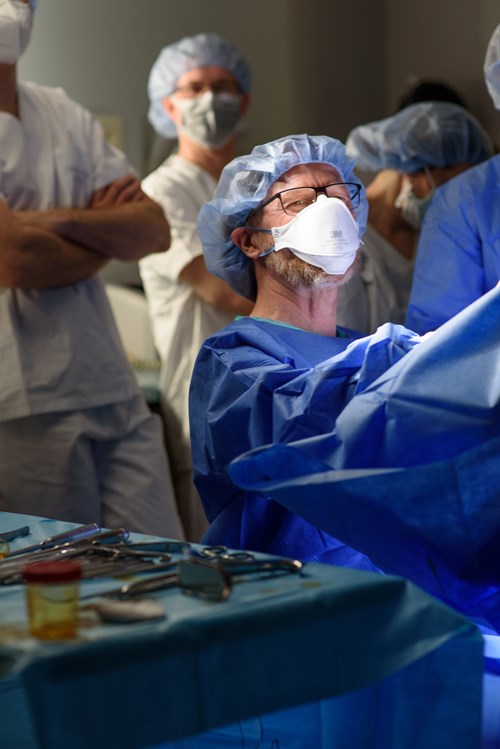
Piątek przed południem. Obok wejścia na Salę Endoskopową w szpitalu przy ulicy Polnej w Poznaniu stoi grupa lekarzy. Czekają na warsztaty „Histeroskopii diagnostycznej i operacyjnej w znieczuleniu miejscowym”. W tej grupie jesteśmy również my. Wszystko odbywa się z zachowaniem zasad sanitarno-epidemiologicznych. Prof. dr hab. Maciej Wilczak wraz z zespołem Kliniki Zdrowia Matki i Dziecka za chwilę wykona zabieg, który potrwa… 15 minut. Ten rodzaj minimalnie inwazyjnych zabiegów wykonywanych we wnętrzu jamy macicy nie wymaga znieczulenia ogólnego, jest całkowicie bezpieczny, bezbolesny i jest przełomem w polskiej ginekologii, na który czekaliśmy od lat. I jest dla każdej z nas w ramach NFZ!
 ROZMAWIA: Joanna Małecka
ROZMAWIA: Joanna Małecka ZDJĘCIA: Sławomir Brandt
Gasną światła, zostają tylko punktowe. W tle gra muzyka. Stajemy niedaleko stołu operacyjnego. Niezwykle miły, traktujący pacjentkę z należytym szacunkiem, uśmiechem wychodzącym spod maski, a objawiającym się jedynie zmarszczkami w okolicy oczu, znany z nowatorskich metod leczenia, profesor Maciej Wilczak zaczyna zabieg. Pacjentka Danusia, początkowo trochę przerażona, spokojnie wchodzi w dialog, a stres nagle mija…
Prof. Wilczak rozpoczyna znieczulenie miejscowe do zabiegu przez cały czas rozmawiając z pacjentką i tłumacząc precyzyjnie, co aktualnie robi i pytając, czy pacjentka nie odczuwa dolegliwości.
Profesor Maciej Wilczak: Wszystko w porządku Pani Danusiu?
Tak, wszystko jest dobrze
Pani Danusiu, teraz założę wziernik i będzie Pani czuła delikatny ucisk oraz rozpieranie. Czy coś Panią boli?
W tej chwili nie.
Skąd Pani do nas przyjechała?
Z Poznania.
A no tak, mówią, że Poznań to miasto doznań. A gdzie Pani mieszka, na którym fyrtlu?
Rataje.
MW: Pani pozwoli, że wyjaśnię moim kolegom ginekologom istotne informacje o etapach przeprowadzania zabiegu oraz sprzęcie z jakiego będziemy korzystać. Pierwszą część mamy za sobą. Sprzęt, z którego będziemy korzystać, to histeroskop o średnicy 4,9 milimetra. Jest to jeden z najmniejszych histeroskopów dostępnych na rynku. Zabieg wykonujemy metodą całkowicie nieinwazyjną. Chciałem podziękować Pani Danusi, że zgodziła się na to, by zabieg oglądali wszyscy. Za chwilę będziemy pobierać wycinek z macicy za pomocą histeroskopu. Średnica narzędzia do pobrania wycinków z jamy macicy to zaledwie 1,6 mm. Warto dodać, że szerokość kanału szyjki macicy u kobiet to około 5 milimetrów, a więc dostaniemy się do jamy macicy bez jakichkolwiek problemów. Ponieważ średnica histeroskopu jest mniejsza od średnicy kanału szyjki, ten rodzaj zabiegu nazywamy minimalnie inwazyjnym.
Operacja trwa. Profesor pobrał wycinek do badania histopatologicznego. Spojrzałam na zegarek – minęło 15 minut. Pani Danusia przez cały ten czas dokładnie widziała, co się z nią dzieje. Na stole nie „lała się krew”, nie było słychać aparatury podtrzymującej oddychanie. Po około 60 minutach po zabiegu Pani Danusia poszła do domu. Panie profesorze, czy 15 minut to średni czas trwania takiego zabiegu?
Panie profesorze, czy 15 minut to średni czas trwania takiego zabiegu?
Tak, chociaż bywają krótsze. Metoda, którą operuję, jest zaimplementowana z Uniwersytetu w Padwie. Ta metoda w mojej ocenie daje szansę kobiecie na rezygnację ze znieczulenia ogólnego i związanego z nim ryzyka oraz powikłań. Drugą moją specjalizacją, poza ginekologią i położnictwem, jest anestezjologia, więc proszę mi wierzyć, że wiem, o czym mówię. Gdyby spojrzeć na ryzyka znieczulenia ogólnego i miejscowego, to jest absolutnie bezdyskusyjna zgoda w całym świecie anestezjologicznym, że znieczulenia miejscowe powodują obniżenie ryzyka okołooperacyjnego. Ten rodzaj znieczulenia jest o wiele korzystniejszy, ponieważ pacjentka po większości tego typu znieczuleń, może wyjść do domu po upływie kilkudziesięciu minut od zabiegu. Poza tym, może normalnie funkcjonować i wrócić do swoich codziennych czynności. Pobyt w szpitalu przy zabiegach histeroskopowych od przyjęcia do wypisu ze szpitala to 2–3 godziny licząc na jedną pacjentkę. Minimalnie inwazyjne zabiegi laparoskopowe, takie jak usunięcie macicy z powodu np. obfitych krwawień macicznych lub mięśniaków macicy (najczęstszego schorzenia ginekologicznego u kobiet), czyli tzw. histerektomia laparoskopowa, wiąże się z pobytem w szpitalu przez 3 dni. Przy obecnym rozliczeniu tej procedury medycznej przez Narodowy Fundusz Zdrowia skrócenie tego czasu jest niezwykle trudne. Ja osobiście chciałbym skrócić pobyt w szpitalu do jednego, najdalej dwóch dni. Moim marzeniem jest, żeby pacjentka przychodziła do szpitala w ramach tzw. One Day Clinic. Musielibyśmy tylko namówić na to rozwiązanie decydentów odpowiedzialnych za procedury płatności i finansowania publicznej służby zdrowia. Jestem do pełnej dyspozycji w tej sprawie. Wówczas, w ramach odpłatności przez NFZ, moglibyśmy stanowić konkurencję dla szpitali prywatnych, w których tego typu zabiegi operacyjne są średnio 4–5-krotnie droższe i oczywiście – ze zrozumiałych względów – nierefundowane przez NFZ.
Czy takie rozwiązanie zmniejszyłoby koszty pobytu pacjentki na oddziale szpitalnym?
Oczywiście. Takie rozwiązanie powinno w sposób zdecydowany obniżyć koszty procedury, koszt hospitalizacji i przyspieszyć powrót pacjentki do codziennego funkcjonowania. Skoro po histeroskopii w znieczuleniu miejscowym pacjentka tego samego dnia wraca do domu i może zupełnie normalnie funkcjonować, to jest to przyszłość i wielka moc medycyny. Jedyne ograniczenie to odłożenie aktywności seksualnej na dwa, trzy dni. Chciałbym, żeby z tych metod korzystało wiele kobiet. Nowoczesna medycyna nie przeraża, nie daje powikłań, pacjentka czuje się komfortowo, bezpiecznie i przeżywa operację bez bólu i stresu, tak jak pani Danusia.
Z Panią Danusią prawie się Pan Profesor zaprzyjaźnił.
Ten kontakt jest bardzo ważny. Zawsze staram się nawiązać z pacjentką bardzo dobrą relację. Chodzi o to, żeby to ona czuła się najważniejsza na sali operacyjnej, a nie my, lekarze, położne i pielęgniarki. To pacjentka jest tutaj „sercem”, o które musimy zadbać.
Skąd pomysł na tego typu innowacyjne zabiegi?
W 2018 roku założyliśmy w Ginekologiczno-Położniczym Szpitalu Klinicznym UM w Poznaniu Międzynarodowe Centrum Minimalnie Inwazyjnej Chirurgii Miednicy Mniejszej. Centrum zostało powołane 8 czerwca 2018 roku jako pierwsze w Polsce. W tym miejscu chciałbym podziękować moim znakomitym kolegom ze świata, a są nimi: prof. Jean Bernard Dubuisson ze Szwajcarii, dr Henri Clave z Francji oraz dr Friedrich Pauli z Niemiec oraz dr Burghard Abendstein z Austrii i wielu innym moim przyjaciołom z Włoch za to, że dali się „zarazić” tą ideą wymiany doświadczeń operacyjnych w wymiarze współpracy międzynarodowej. To bardzo ważny krok w każdej dziedzinie medycyny, zgodnie z maksymą Kena Blancharda: „Nikt nie jest tak mądry, jak my wszyscy razem”.
Pandemia nie przeszkodziła w operowaniu?
Wręcz nas rozwinęła. W ubiegłym roku jako pierwsi w Polsce transmitowaliśmy on-line operacje na żywo. Odbyły się trzy wirtualne sesje warsztatów dla lekarzy ginekologów, w których wzięło udział w sumie około 500 osób.
Dlaczego szkolenia są takie ważne?
Dlatego, by promować i przyzwyczajać lekarzy do stosowania standardów operacyjnych w codziennej praktyce klinicznej. Operatorzy nie mogą działać na zasadzie „jak im w duszy gra”. To są zabiegi bardzo precyzyjne, zaplanowane. Dzięki działalności takich centrów edukacyjnych, do których w strukturach europejskich mamy przyjemność należeć, możemy realizować tego typu działania w naszym kraju. Oczywiście nic by się nie odbyło, gdyby nie władze naszej uczelni. Uniwersytet Medyczny w Poznaniu jest otwarty na tworzenie takich projektów. Pamiętam jak Pan Rektor prof. dr hab. Andrzej Tykarski został Honorowym Patronem powołania Centrum i zarazem promotorem tego typu rozwiązań zabiegowych, za co raz jeszcze serdecznie dziękuję. Takim działaniem daliśmy przykład innym polskim szpitalom, pokazując, że można!
Pan profesor zawsze chciał operować takimi metodami?
Ten projekt jest moim projektem i idée fixe od wielu lat. To nie jest tak, że on powstał w 2018 roku i od razu zaczęliśmy go realizować. Nie. Ja przez wiele lat miałem ten zaszczyt i przyjemność, jako wychowanek mojego mistrza i nauczyciela, nieodżałowanego profesora Tadeusza Pisarskiego, którego niestety nie ma już z nami, uczestniczyć od samego początku w procesie tworzenia endoskopii w obrębie tego szpitala. I cieszę się, że dzisiaj, mogę przekazywać tę wiedzę kolejnym pokoleniom lekarzy.
Zauważyłam, że ma Pan młody i prężny zespół.
Tak. Uważam, że im więcej się nauczy młodych lekarzy, tym łatwiej odchodzi się na emeryturę z poczuciem dobrze spełnionego obowiązku. To zasada, którą nazywam „zasadą fali”: im wyżej uniesie cię fala ludzi, którzy za tobą poszli, tym mniej będziesz musiał robić sam. I nie chodzi tutaj o to, że jestem leniwy, tylko o to, że powinno się pozostawiać po sobie w kolejnych pokoleniach lepszych od siebie. I to mi przyświeca od zawsze. Mój zespół jest zespołem bardzo młodym, prężnym i robię wszystko co w mojej mocy, żeby mogli się uczyć szybciej, lepiej i skuteczniej w Polsce od naszych przyjaciół z zagranicy oraz wyjeżdżać do ośrodków zagranicznych.
Ile takich operacji Pan profesor wykonuje?
Tygodniowo wykonujemy do 10–15 takich zabiegów histeroskopowych w znieczuleniu miejscowym.
A ile chciałby Pan wykonywać?
Wraz z moim zespołem certyfikowanym w tego typu zabiegach operacyjnych, chcielibyśmy wykonywać co najmniej sześć takich zabiegów dziennie. Zabiegi histeroskopowe muszą być wykonywane w specjalnie wydzielonej części szpitala. Są one opłacalne dla szpitala tylko wtedy, kiedy będziemy ograniczali dostęp do sali operacyjnej, a więc będą one odbywały się w warunkach tzw. Histeroskopowej Sali Zabiegowej. Tego typu działanie organizacyjne obniża koszty pobytu pacjentki, jednocześnie zdecydowanie zwiększając bezpieczeństwo w warunkach szpitalnych podczas wykonywania histeroskopii operacyjnej w znieczuleniu miejscowym w sytuacjach usuwania np. mięśniaków podśluzówkowych czy polipów endometrialnych.
Dlaczego Pan to robi?
Bo ja to kocham! To po pierwsze. Poza tym medycyna w zatrważającym tempie idzie do przodu, ciągle trzeba się uczyć nowych metod. Ja strasznie nie lubię traktowania nas, Polaków, jako tych mniej ambitnych, mniej zdolnych i mniej prężnych, którzy zdobywają mniej niż koledzy z całego świata. Paradoksalnie powiem, że jesteśmy o wiele bardziej kreatywni w działaniu, ale musimy zbudować pewien schemat postępowania, który obowiązuje w pozostałych krajach UE czy w USA. Oczywiście dzieli nas różnica finansowania służby zdrowia, ale to nie znaczy, że to powinno nas zatrzymać. Powinniśmy robić wszystko, by te metody implementować na polskim rynku i pomagać ludziom. Od zawsze chciałem wprowadzać nowoczesne metody, podwyższając tym samym jakość usług medycznych w obrębie szpitali polskich, szczególnie placówek uniwersyteckich, bo to my mamy być ośrodkami referencyjnymi. To nie znaczy rzecz jasna, że nasi koledzy w ośrodkach pozauniwersyteckich nie mają z tego skorzystać, wręcz przeciwnie. I tutaj najważniejsze jest, by ludziom się chciało chcieć. Mnie się chce i oby chciało mi się jak najdłużej.


